「膝の向きがおかしい…」O脚の治し方や原因とは?すぐできるストレッチも解説
「膝の向きがおかしい…」「O脚はこのまま治らないのでは?」と不安な方へ。
本記事では、O脚の原因や見分け方、誰でもすぐに実践できるストレッチ・トレーニング方法を医学的根拠に基づいてわかりやすく解説します。
さらに、注目の再生医療(PFC-FD・エクソソーム)による痛みやO脚の改善可能性についてもご紹介し、正しい治療法を選び、膝の悩みを根本から改善するヒントが見つかります!
膝の向きがおかしいと感じるO脚を治すストレッチとトレーニング

骨盤ストレッチ|O脚改善に向けた正しい方法と効果
骨盤ストレッチの効果
骨盤ストレッチは、骨盤の前傾・後傾や左右の傾き、ねじれを改善し、股関節〜膝関節のアライメント(骨の整列)を正常に近づけることで、O脚傾向のある脚のバランスを整える効果が期待されます。
具体的には、
- 骨盤の可動性向上(硬くなった腸腰筋・臀筋の柔軟性を回復)
- 下肢の外旋・内旋バランスの改善
- 膝や足関節への偏った負荷の軽減
これにより、膝が外を向くO脚の進行予防や軽度の姿勢改善が期待できます。完全に骨格を矯正するものではありませんが、再発予防や筋機能の正常化には非常に有効です。
骨盤ストレッチの方法
以下の手順で骨盤ストレッチを実施します。
①仰向けに寝ます。
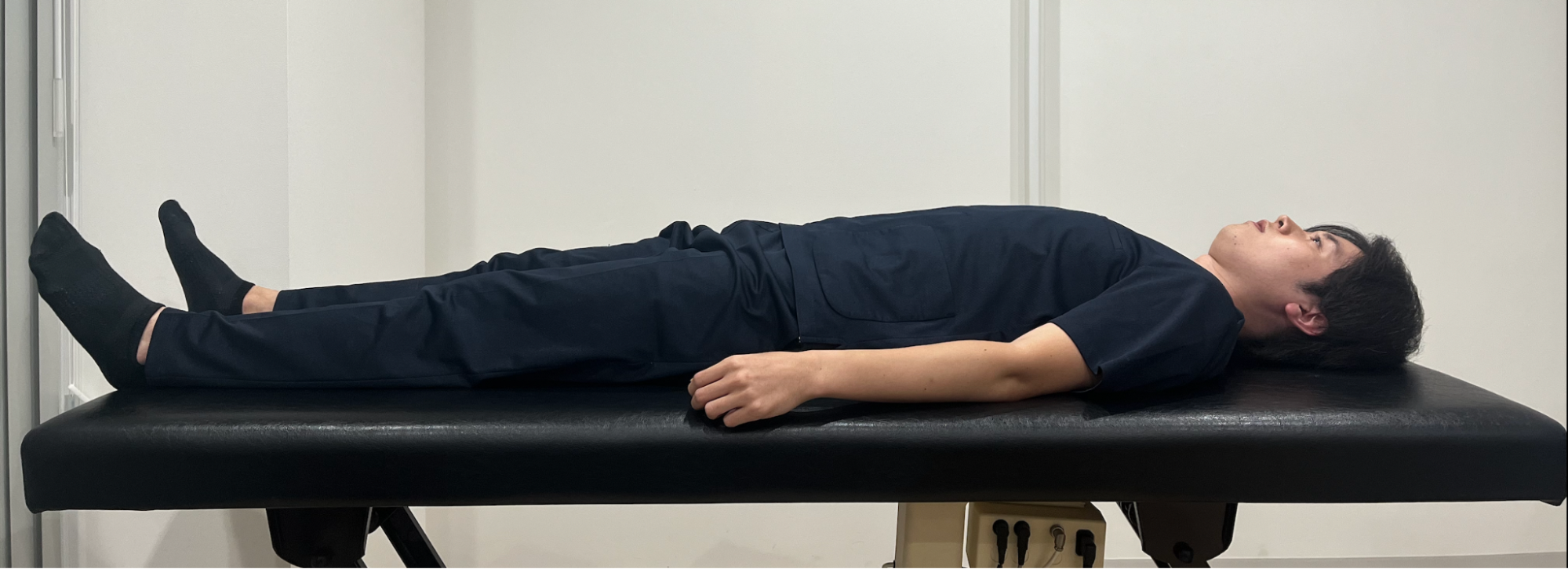
②片方の膝をゆっくりと胸に引き寄せ、両手で抱え込みます。
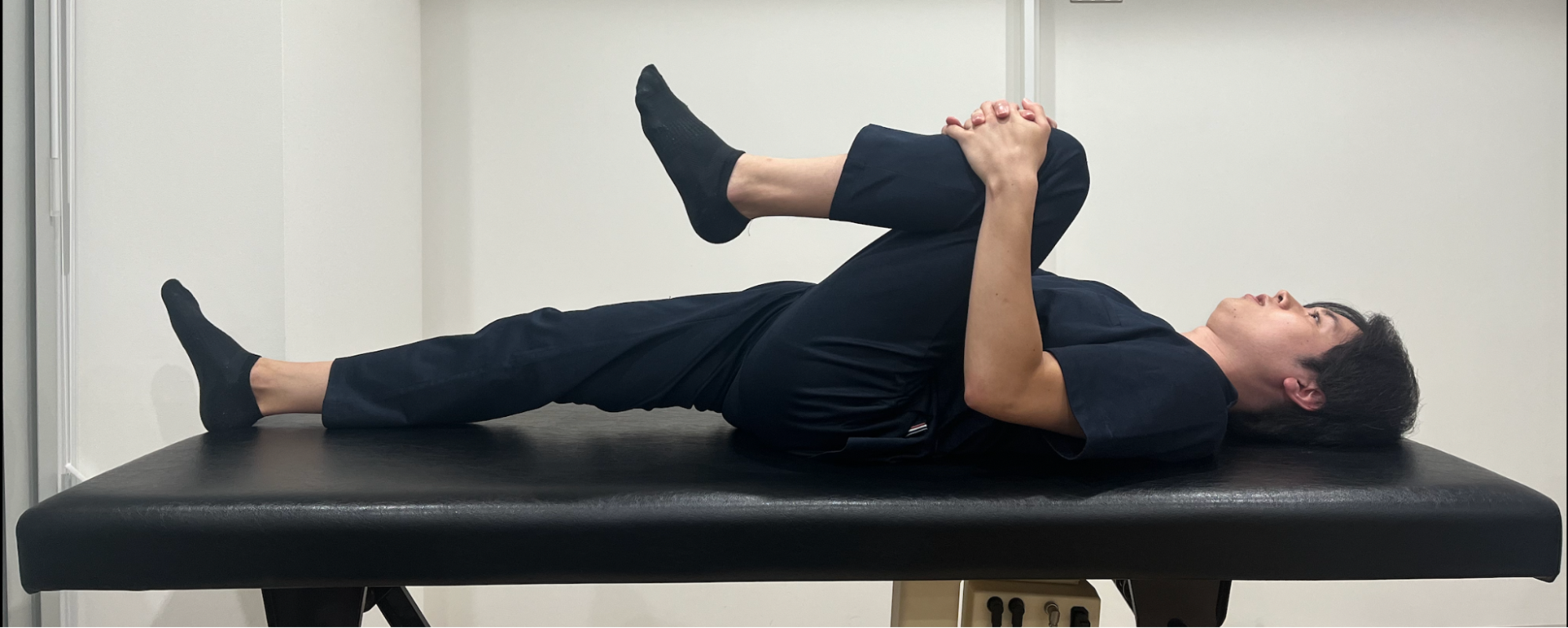
③この姿勢を 30秒キープします。
④ゆっくり脚を戻し、反対側も同様に行います。
⑤左右交互に 3セットずつ行います。
ポイントは「呼吸を止めずにゆっくり行うこと」と、「反動をつけずに自然な可動域で行うこと」です。
骨盤ストレッチの注意点
- 股関節や腰に痛みがある方は医師や理学療法士の指導のもと行うことが推奨されます。
- 反動や無理な可動域でのストレッチは筋肉や関節を傷める可能性があるため注意が必要です。
- ストレッチ後に痛みが残る場合は中止し、専門機関を受診してください。
骨盤ストレッチの推奨される時間帯・頻度
- 時間帯: 朝の体が固い時間帯や、長時間のデスクワーク・立ち仕事の後などがおすすめです。特に就寝前に行うと、筋緊張の緩和や姿勢のリセットに効果的です。
- 頻度: 1日 1〜2回、継続的に行うことで効果を感じやすくなります。
- 所要時間: 両脚で約3分程度。毎日の習慣として取り入れやすい運動です。
内もものトレーニング|O脚改善に効果的な内転筋強化エクササイズ
内もものトレーニング効果
このトレーニングは、内もも(内転筋群)を強化することでO脚の進行予防・改善に効果的です。
O脚の方は、脚が外側へ流れる傾向があり、膝を内側から支える内転筋(特に長内転筋・大内転筋)の筋力が低下しているケースが多く見られます。内転筋を強化することで、膝が外へ逃げるのを防ぎ、脚のラインをまっすぐ保ちやすくなるとされています。
内もものトレーニング方法
①肩幅よりもやや広く、足先を外側45度程度に開いて立ちます。

②手は胸の前で合掌し、上体は真っ直ぐのままゆっくりと腰を下げていきます。

③太ももが床と平行になる(膝が約90度曲がる)位置まで下げます。
④その後、素早くスタートポジションへ戻ります。
⑤10回を1セットとして、3セット行います。
この動作は、相撲の「シコ踏み」に近いイメージです。股関節の柔軟性も同時に高まります。
内もものトレーニングの注意点
- 膝がつま先より前に出過ぎないようにしましょう。膝関節への負担を防ぎます。

- 腰が丸まったり、上体が前に倒れすぎないよう注意します。
- 膝にすでに強い痛みや炎症がある場合は無理をせず、医師や理学療法士に相談のうえ実施してください。
内もものトレーニングの推奨される時間帯・頻度
- 時間帯: 朝のウォームアップや、夕方のクールダウン時が最適です。姿勢をリセットする効果もあります。
- 頻度: 週に3〜4回以上行うことで、内転筋の安定的な強化が見込めます。
- 所要時間: 約5分。習慣化しやすく、在宅ワークや家事の合間にも行えます。
もも裏のトレーニング|O脚改善に役立つハムストリング強化法
もも裏のトレーニングの効果
このトレーニングは、ハムストリング(もも裏の筋肉群)と殿筋群(お尻)を同時に鍛えることで、骨盤と膝関節の安定性を高め、O脚の進行や膝の痛みを予防・改善する効果があるとされています。
特にハムストリングの筋力は、骨盤の後傾や膝関節の不安定性を防ぐ役割があり、姿勢保持や歩行バランスの安定にも関与します。
もも裏のトレーニングの方法
①仰向けに寝て両膝を立てます。
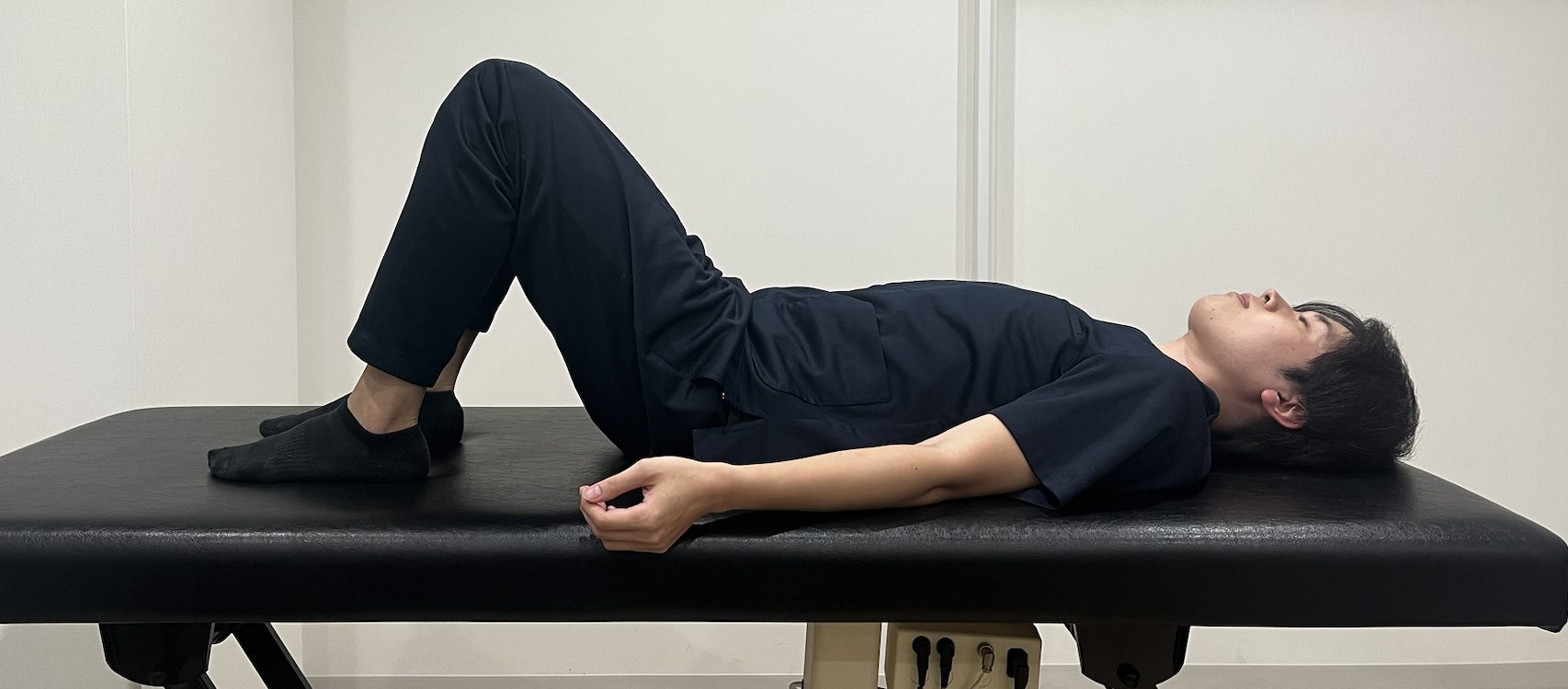
②足とお尻の距離を約30〜40cm程度空けて設置します(膝が直角に近い角度)。
③両腕は体の横に伸ばし、手のひらを床につけて安定させます。
④そこからお尻をゆっくりと持ち上げて、膝から肩までが一直線になる位置まで上げます。
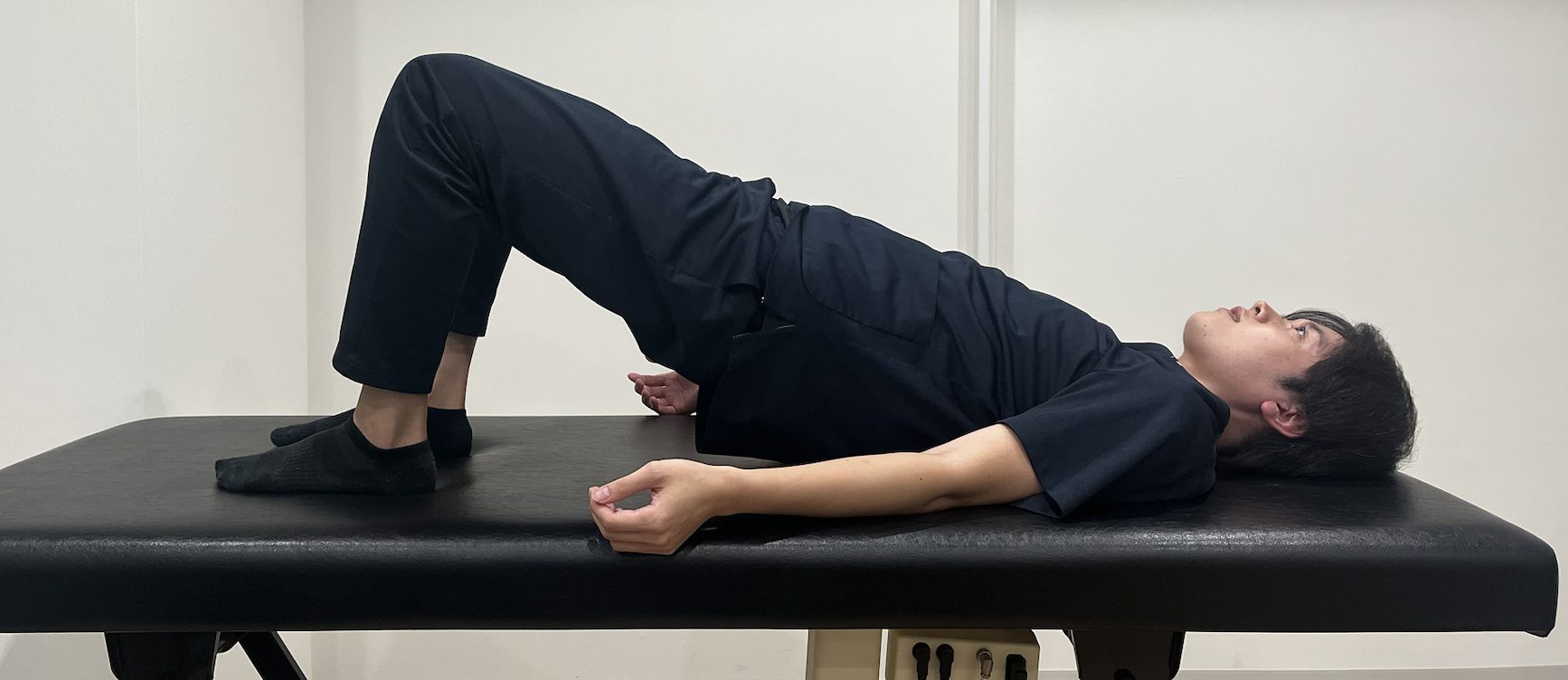
⑤一度止めて、ゆっくりと元の姿勢に戻します。
⑥10回を1セット、3セット繰り返します。
もも裏のトレーニングの注意点
- 腰を反らせすぎないように意識してください(腰痛のリスクがあります)。
- 動作中、膝が内外にブレないように、膝とつま先の向きを揃えることが重要です。
- 痛みや違和感がある場合は中止し、整形外科医または理学療法士にご相談ください。
もも裏のトレーニングの実施頻度・時間帯
- 時間帯: 朝や就寝前のタイミングがリラックス効果も高くおすすめです。
- 頻度: 週3〜5回程度、継続的に行うことで、O脚の進行予防や骨盤の安定が期待できます。
- 所要時間: 5分以内で完了するため、日常に取り入れやすいトレーニングです。
膝の向きがおかしい状態になるO脚とは?

膝の向きがおかしいと感じる場合、最も多い原因は「O脚(内反膝)」と呼ばれる下肢のアライメント(骨の並び方)の異常です。
O脚とは?
O脚とは、まっすぐに立ったときに両膝の間にすき間ができてしまう状態を指します。両足の内側で体重を支えるため、膝が外を向いて見えるのが特徴です。この状態は、膝関節の内反(内側に傾くこと)によって引き起こされます。
どこがズレているのか?
O脚では、正常であれば一直線に並ぶ「股関節 → 膝 → 足首」のラインが崩れ、膝が外側に回旋・逸脱してしまいます。このズレには以下のような要素が関係します。
- 股関節や骨盤の外旋(開く動き)
- 下腿(すね)のねじれ
- 筋力バランスの乱れ(内転筋や殿筋の筋力低下)
これにより、膝のお皿(膝蓋骨)が外を向くように見えたり、脚が全体的に湾曲している印象を持たれる方が多くなります。
O脚は見た目だけの問題ではない?
O脚は美容的な問題として気にされることが多いですが、実際には膝や足首の関節に偏った負荷をかけてしまうため、将来的に関節障害を引き起こすリスクが高まります。
特に以下のようなリスクがあります。
- 変形性膝関節症
- 足底筋膜炎や外反母趾
- 股関節や腰への負担増加
また、歩行バランスが崩れ、転倒リスクが高まることも指摘されています。
子どものO脚と大人のO脚の違い
- 生理的O脚(子ども):2〜6歳に見られる一時的なO脚で、多くは小学校入学までに自然にまっすぐになります。
- 構造的O脚(大人):加齢・筋力低下・姿勢不良・関節変形などが原因で進行するO脚で、自然には治らないことが多いため、早期対応が必要です。
膝の向きがおかしい状態になるO脚のまとめ
膝の向きがおかしいと感じる方は、単なる姿勢の癖ではなくO脚が進行している可能性があります。違和感がある場合は、整形外科での評価や、姿勢改善・筋トレ・ストレッチなどによる早期対処が重要です。
O脚のセルフチェック法

両足をそろえて立つスタンドチェック
O脚かどうかを自宅で簡単に確認する方法のひとつが、「スタンドチェック」です。鏡の前などで姿勢を確認しながら行うことで、下肢のアライメントのズレを見つけることができます。
O脚のスタンドチェック方法:かかととつま先をそろえて立つ
①かかと同士とつま先同士をしっかりと付けて、まっすぐ立ちます。

②その状態で、両膝の間にどれくらいのすき間が空いているかを確認します。
※このとき、猫背にならないように背筋を伸ばし、左右均等に体重をかけて立つのがポイントです。
O脚判定の目安
|
膝のすき間 |
判定 |
備考 |
|
3cm未満 |
正常範囲内 |
一般的には治療の必要なし |
|
3-5cm |
軽度O脚傾向 |
姿勢や筋バランスの改善で回復が期待できる |
|
5cm以上 |
中等度〜重度O脚 |
進行性している可能性がため医療機関での治療必要 |
※引用:Waseda et al., The relationship between lower limb alignment and knee joint stress(J Orthop Sci. 2004)
O脚のスタンドチェックの注意点
- 身長や骨格構造により個人差があるため、数値だけにとらわれず、左右差や膝の向きも合わせて観察することが重要です。
- 片脚だけが大きく外側を向いていたり、左右のすき間の差が大きい場合には、O脚以外の整形外科的問題(例えば骨の変形や外傷の後遺症)が隠れていることもあります。
- 見た目に異常があったり、膝に痛みや腫れを伴う場合は、必ず整形外科での診察を受けるようにしてください。
O脚のスタンドチェックのまとめ
スタンドチェックは、ご自身でできるシンプルかつ有効なO脚のセルフチェック方法です。定期的にチェックすることで、変形や姿勢の変化にいち早く気づくことができます。軽度のO脚であれば、ストレッチや筋トレでの改善も期待できるため、日頃から姿勢を意識することが大切です。
お皿の向きチェック(膝蓋骨の向き)でわかるO脚傾向
膝の向きがおかしいと感じる場合、「膝蓋骨(膝のお皿)」の向きを確認することで、O脚の傾向を簡単にチェックできます。この方法は、骨盤や下腿(すね)など、下肢全体のアライメント異常の有無を把握する指標としても有効です。
お皿の向きチェック方法
①平らな床やベッドに仰向けで寝ます。
②両脚をまっすぐ伸ばし、力を抜いた状態にします。
③このとき、両膝の膝蓋骨(お皿)がどの方向を向いているかを観察します。
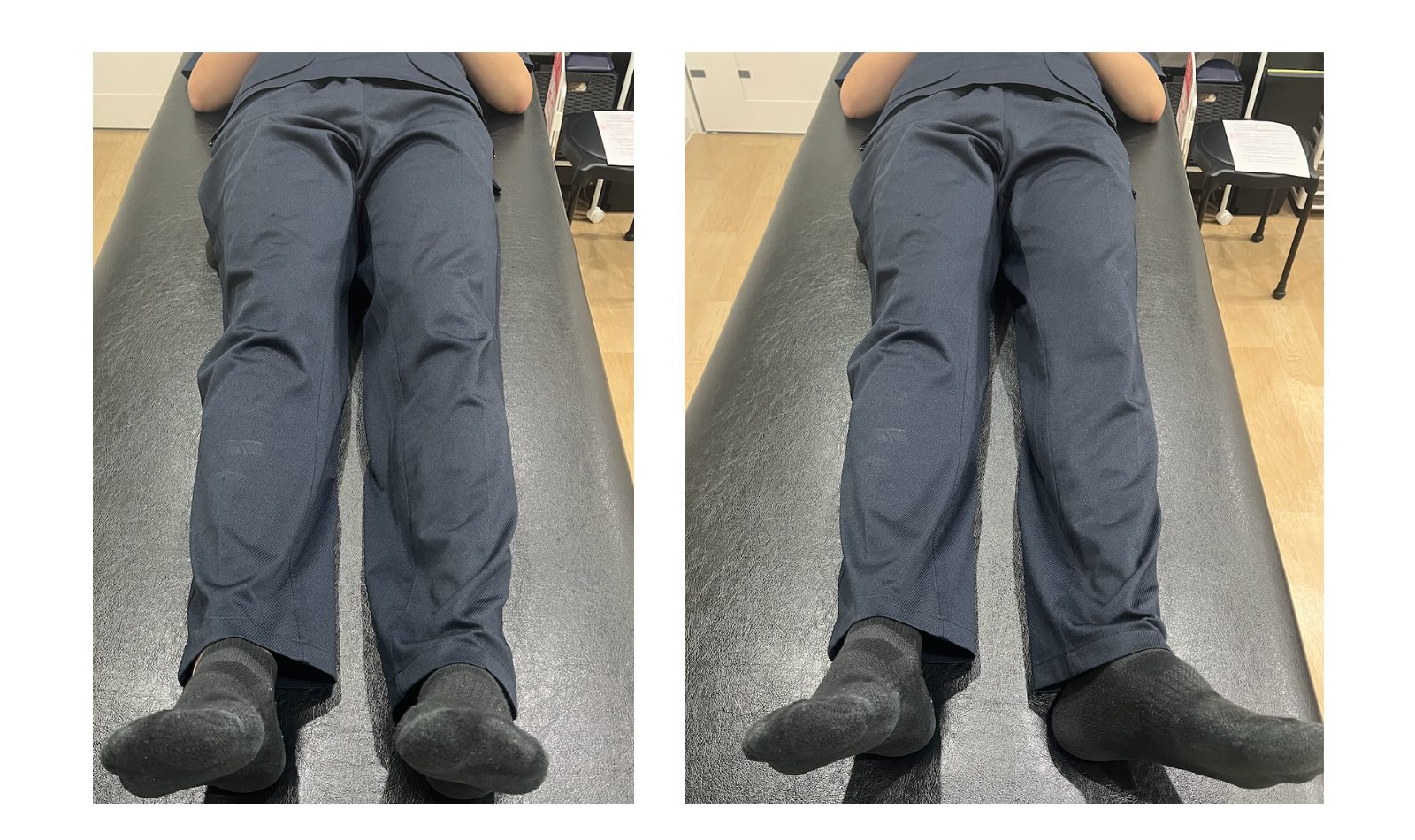
お皿の向きチェックO脚の判定目安
|
膝蓋骨(お皿)の向き |
判定 |
補足 |
|
真上(天井方向) |
正常な膝アライメント |
股関節〜足関節までが比較的整っている |
|
やや外側 |
O脚傾向(下腿外旋) |
骨盤の外旋・下腿の捻れが影響している可能性 |
※参考:Khamis S, Yizhar Z. Effect of foot hyperpronation on pelvic alignment in a standing position (Gait Posture. 2007)
お皿の向きチェックでわかること
膝蓋骨がやや外を向いている場合、以下のような要因が関係している可能性があります。
- 股関節の外旋や骨盤の回旋
- 下腿(すね)の外旋傾向
- 内転筋や中殿筋の筋力低下による下肢の不安定性
- 外反足や扁平足に起因する連鎖的アライメント異常
つまり、膝単体ではなく、骨盤〜足部にかけた全体の姿勢の崩れがO脚の根本的な原因となっている可能性があるのです。
お皿の向きチェック注意点
- 自然に脚を伸ばした状態で判断するため、力を入れたり姿勢を直そうとしないことが正確な観察のコツです。
- 両膝の向きに左右差がある場合は、身体のバランスの乱れが強いことを示唆しています。
- このチェックは構造的異常の可能性を発見する参考手段であり、正確な診断は整形外科での画像評価(X線・MRIなど)が必要です。
お皿の向きチェックのまとめ
「お皿の向きチェック」は、O脚を含む下肢のアライメント異常を早期に発見するセルフチェックとして非常に有効です。
膝蓋骨が外を向いている場合は、姿勢や歩き方のクセ・筋バランスの崩れが関係していることが多いため、ストレッチやトレーニング、必要に応じて医師の診察を受けることが大切です。
O脚になる原因
子どものO脚の原因と見極め方
2〜6歳頃の子どもに見られるO脚の多くは、生理的O脚(physiologic genu varum)と呼ばれる正常な発育過程の一部です。この時期は下肢アライメントが一時的に内反(O脚)になっていても、多くの場合は成長とともに自然に改善していきます。
子供の生理的O脚の特徴
- 生後すぐ〜2歳頃:O脚(内反膝)が自然に見られる
- 3〜4歳:徐々にO脚が改善し、X脚(外反膝)に移行する時期
- 6〜7歳:脚の軸がまっすぐに近づき、成人と同じような下肢アライメントに整ってくる
このように、子どものO脚は加齢とともに自然に矯正されることがほとんどであり、医学的な治療を必要としないケースが大多数です。
参考:Salenius P, Vankka E. The development of the tibiofemoral angle in children. J Bone Joint Surg Am. 1975;57(2):259–261.
Heath CH, Staheli LT. Normal limits of knee angle in white children—genu varum and genu valgum. J Pediatr Orthop. 1993;13(2):259–262.
「病的O脚」の可能性
一部の子どもには、病気が原因でO脚が進行するケースがあります。以下のような兆候がある場合には、整形外科医の評価が必要です。
|
注意が必要なケース |
|
|
症状 |
考えられる疾患 |
|
明らかな左右さがあるO脚 |
ブラウンと病(Blount desiase) |
|
歩行時に片脚を引きずる、歩行異常がある |
神経筋疾患・成長障害など |
|
膝や脛が大きく湾曲して改善しない |
骨疾患・骨系統疾患の可能性 |
|
骨変形が目立つ 成長に伴いO脚が悪化する |
くる病(ビタミンD欠乏症)など |
子どものO脚の原因まとめ
- 2〜6歳の子どもに見られるO脚の多くは生理的なものであり、特別な治療を必要としません。
- 成長とともに自然に改善していくのが通常です。
- ただし、進行するO脚・左右差・歩行異常がある場合には、整形外科での早期診断と介入が必要です。
O脚を見守るのか、介入すべきかの見極めには、保護者と医師の適切な連携が重要です。
成人以降で見られるO脚の原因と見極め方
成人以降に発症・進行するO脚(内反膝)は、筋力の低下や姿勢の崩れ、生活習慣による骨格のゆがみが主な原因です。子どもの生理的O脚とは異なり、自然に改善することはほとんどなく、対策が必要となります。
成人以降で見られるO脚の主な原因とそのメカニズム
|
原因 |
解説 |
|
中殿筋・内転筋などの筋力低下 |
股関節や膝関節安定させる筋肉が弱くなると、膝が外側へ流れやすくなります。(特に中高年女性に多い傾向) |
|
骨盤のゆがみ・前傾・外旋 |
骨盤の位置異常が、股関節から歌詞のねじれを引き起こし、膝の向きが外側へズレる原因になります。 |
|
生活習慣(あぐら、横座り、脚組み) |
長期間このような姿勢を繰り返すことで、骨盤や下肢アライメントが乱れ、O脚が助長されます。 |
|
靴の影響(ヒール、偏った靴底) |
足元の不安定さが全身の姿勢や歩き方に影響し、膝への負担が偏ってO脚を進行させます。 |
|
変形性膝関節症の進行 |
膝軟骨がすり減ることで、膝関節の内側が狭くなり、膝が内側へ傾いてO脚化します。これは進行性の変形で、痛みや歩行障害を伴うことがあります。 |
成人以降で見られるO脚放置してはいけない理由
成人のO脚は見た目の問題だけでなく、膝の痛みや変形性関節症のリスクにつながります。膝にかかる荷重が偏ることで関節内の軟骨が摩耗し、慢性的な膝痛や可動域制限、最終的には手術が必要になるケースもあるため、早期からの対処が非常に重要です。
成人以降で見られるO脚の対応方法
O脚が疑われる場合、まずは整形外科でのX線評価や姿勢・歩行評価を受けましょう。その上で、以下のような予防・改善方法が有効です。
- 中殿筋・内転筋を中心とした筋力トレーニング
- 骨盤調整を意識した座り方・立ち方・歩き方
- インソールの活用による足元からのアライメント補正
- 変形性膝関節症が進行している場合は、再生医療(エクソソーム治療やPFC-FD、幹細胞治療など)や薬物療法、必要に応じて手術療法の検討も必要です。
医療法人社団 東整会 東京神田整形外科クリニックでは、手術以外の選択肢を全てご提案させていただきます。
「O脚で悩んでいる方」「膝の痛みで悩んでいる方」「変形性膝関節症と診断された方」「半月板損傷と診断された方」は当院の再生医療カウンセリングにお越しください。
▶再生医療カウンセリング電話予約 および 再生医療責任者へご相談
03-5295-2020(診療時間内:月/火/水/金 10:00~19:00、土10:00~14:00)
▶再生医療カウンセリングWeb予約(24時間受付)
https://tokyo-kanda.reserve.ne.jp/sp/index.php
▶公式LINEからの予約・相談
「痛みを我慢する日々から、前向きに動ける毎日へ」まずは、再生医療カウンセリングで私たちにご相談ください。
一人ひとりの想いに寄り添い、最善の治療選択を一緒に考えてまいります。
O脚の予防方法を紹介!

座るときに深く腰をかける
O脚(内反膝)の予防には、日常生活での姿勢管理が欠かせません。特に座っている時間が長い現代において、「正しい座り方」を意識することは、骨盤のゆがみや下肢のねじれを防ぎ、O脚の進行を抑制する有効な手段です。
座り方がO脚に与える影響
イスやソファに浅く座って背中を丸める姿勢では、骨盤が後傾しやすくなり、太もも(大腿骨)が外側にねじれる「外旋」状態になります。これにより、膝が外側に引っ張られ、O脚のアライメントが助長される可能性があります。
※参考:Cho SH, Park JM, Kwon OY. Effects of sitting posture on respiratory muscle activity and fatigue. J Phys Ther Sci. 2015;27(6):1847–1849.
O脚を予防する正しい座り方
- 深く腰をかけて座る:イスの背もたれに骨盤をつけるように座ることで、骨盤が立ち、下肢の軸が整います。
- 太ももと膝を正面に向ける:膝のお皿がまっすぐ前を向くように、膝頭の向きを意識します。
- 骨盤を立てる姿勢を維持:床に座るときは、「あぐら」や「横座り」は避け、クッションを活用して骨盤を垂直に立てるようにします。
座り方を改善するとO脚が改善
- O脚の進行を予防
- 下肢の筋バランスが整い、膝や股関節への負担が減少
- 変形性膝関節症のリスク軽減
- 美しい脚のラインの維持
つま先を正面に向けて歩く
O脚(内反膝)の多くは、下肢全体のアライメント(骨や関節の配列)異常から生じます。そのなかでも、つま先が外を向いた歩き方(外旋歩行)は、膝の向きに悪影響を与え、O脚を助長する大きな要因のひとつです。
O脚を予防する正しい歩き方
以下の3点を意識して歩くことで、膝の外向きやO脚の進行を予防することが可能です。
- つま先は正面へ:着地の際は、かかとから入り、つま先が真っすぐ前を向くようにします。つま先が外側を向くと、膝も外を向いてしまい、膝内側に過剰なストレスがかかります。
- 歩幅を広めに:やや大きめの歩幅で歩くことで、股関節や内ももの筋肉(内転筋群)も自然に使われ、O脚の進行を抑える効果があります。
- 姿勢を正しく保つ:猫背や体の前傾姿勢は重心が乱れ、下肢への負担バランスが崩れます。頭を上げ、胸を開き、背筋を伸ばすことで歩行中の膝の向きも整います。
O脚を予防するにはどの場面で意識するべきか
- 普段のウォーキング時
- 通勤・買い物での歩行
- 階段の昇降動作
- ジムでのトレッドミル使用時
これらの動作時に「つま先・膝の正面向き」を意識することで、日常生活の中でのO脚予防効果が期待できます。
靴にインソールを敷く
O脚(内反膝)は膝関節のアライメント異常によって起こりますが、その原因は膝単独ではなく、足部(足裏)からの連鎖的な影響も大きいとされています。とくに扁平足や回内足(内側に足が倒れ込む形)では、膝の内側に余計な荷重がかかりやすく、O脚が進行しやすくなります。
O脚を予防するインソールの役割
- 足裏のアーチ構造を補正することで、膝の内側への過剰な負担を軽減します。
- 足部のバランスを整えることで、膝・股関節・骨盤まで連動して姿勢全体を補正する働きがあります。
- O脚そのものを完全に治すことはできませんが、進行予防や膝痛の軽減、歩行時の安定性向上に非常に効果的です。
O脚を予防するおすすめのインソール
- 市販のO脚矯正インソール:手軽に導入でき、軽度な偏位や膝痛の緩和に役立ちます。
- 整形外科でのオーダーメイドインソール(足底板):足型や歩行データをもとに作成され、より高い補正効果が期待できます。
クッション性や安定感のあるスニーカーとの併用も推奨されており、日常生活での膝への負荷を和らげる効果があります。
医療法人社団 東整会 東京神田整形外科クリニックでは、オーダーメイドインソールも行っております。オーダーメイドインソールは足型や歩行データをもとに作成され、より高い補正効果があり、「O脚の予防」「痛みの改善」「バランス改善」に有効です。
東京神田整形外科クリニックは、保険診療にてオーダーメイドインソール治療が可能です。
インソールの注意点
- インソールはあくまで補助的な矯正手段であり、O脚の根本的な治療法ではありません。
- 長期間の使用で効果を得るためには、正しい歩行指導やストレッチ・トレーニングと併用することが重要です。
- 足の形に合わないインソールを使用すると、逆に膝への負担が増すこともあるため、できれば専門家のアドバイスを受けましょう。
膝の向きがおかしい!O脚を治療する方法
再生医療という新しい選択肢
O脚(内反膝)は、膝の内側に偏った荷重がかかることで、関節の摩耗や炎症が進行し、変形性膝関節症や関節機能低下に発展することがあります。その結果、骨の形状や膝のアライメントに異常が生じ、O脚が進行するケースが多く見られます。
このような状態に対し、再生医療は従来の保存療法や手術以外の新しい治療選択肢として注目されています。
PFC-FD療法
PFC-FD療法(Platelet-Derived Factor Concentrate Freeze-Dried Therapy)は、患者自身の血液から抽出した成長因子を高濃度に濃縮し、関節内に注射する治療法です。
- 関節内の慢性炎症を抑制し、滑膜や軟骨の修復を促進する作用があります。
- 軽度〜中等度のO脚変形を伴う変形性膝関節症に対し、炎症性サイトカインの抑制と組織再生の効果が報告されています。
PFC-FD療法を詳しく解説した記事もご確認ください。
エクソソーム療法
エクソソーム療法は、細胞が分泌する**情報伝達物質「エクソソーム」**を利用し、細胞の再生や修復を促す最先端の治療法です。
- 軟骨細胞や滑膜細胞に対して、抗炎症作用・再生誘導作用を持つことが実験的にも報告されています。
- 特に、関節の内側組織の摩耗によるO脚進行に対し、早期段階での介入効果が期待されています。
医療法人社団 東整会 東京神田整形外科クリニックのエクソソーム治療は、膝関節の隙間を拡大させる治療効果も認めています。
「関節の隙間が拡大する=O脚が改善する」という意味があります。根本的にO脚を改善することが期待できるのが、当院のエクソソーム治療です。
エクソソームの詳細を解説した記事はこちらを参考にしてください。
O脚が改善した73歳女性の症例紹介
現病歴:
2024年6月から右膝関節内側部痛が発症し、他院でヒアルロン酸注射などを行っていたが一向に良くならず。2025年5月に医療法人社団 東整会 東京神田整形外科クリニックの再生医療カウンセリングを受診する。
右変形性膝関節症と診断し、同日より右膝関節へ東整会式プレミアムエクソソームを開始した。
既往歴:
花粉症
受診目的:
膝の痛みや違和感を少しでも無くしたい
目標:
以前と同様に足を気にしない生活を送りたい
レントゲン評価:
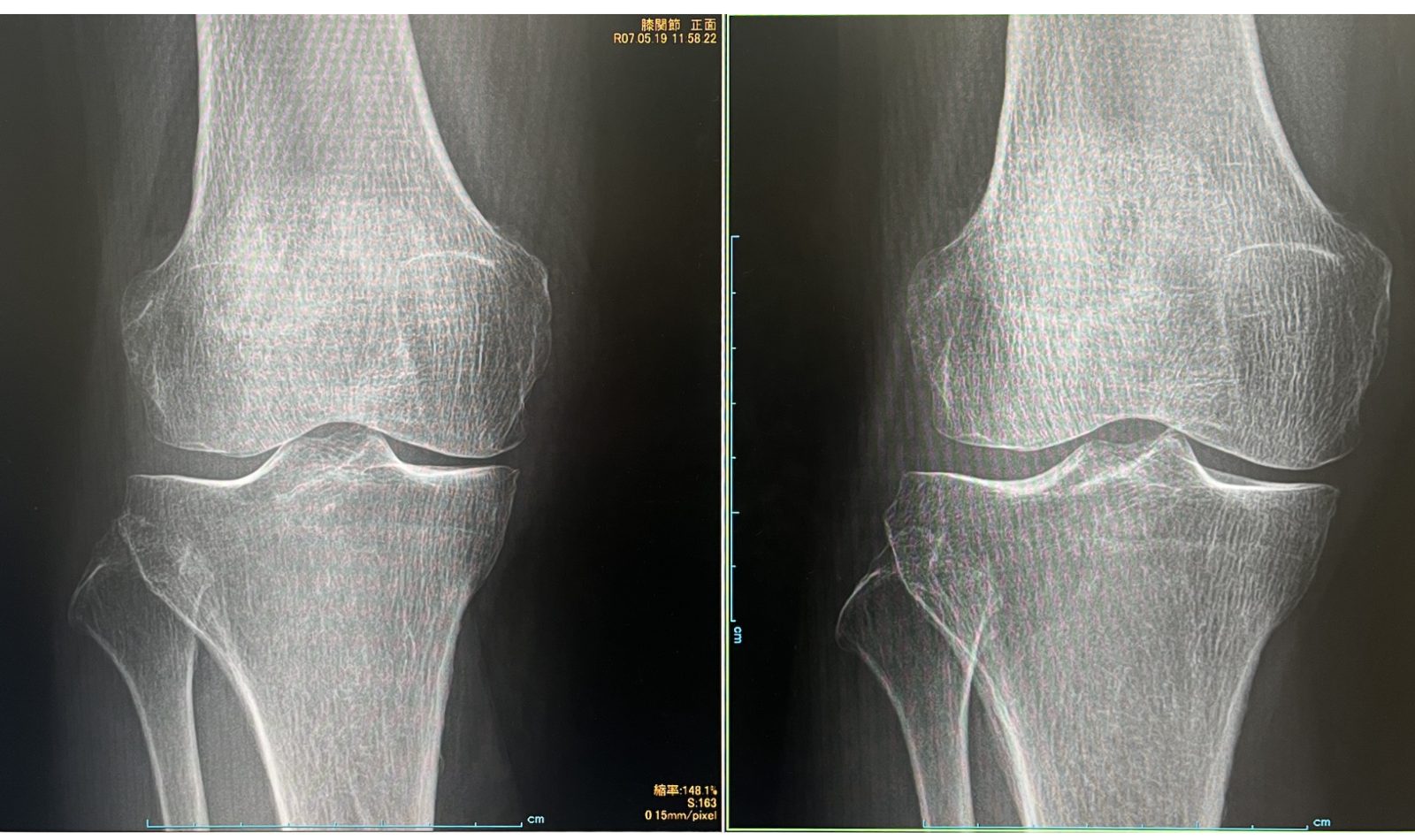
治療前 治療後
治療結果:
ひざ痛がKOOS66.7⇒80.6まで改善し、日常生活での痛みがほぼ改善しました。さらにレントゲン評価にて関節裂隙が拡大した治療結果となりました。
再生医療(エクソソームやPFC-FDなど)のメリットと適応
- 手術に比べて身体への負担が少なく、入院の必要もありません。注射のみで簡潔します。
- 高齢者や既往歴のある方でも、比較的安全に実施可能です。
- 軽度〜中等度のO脚変形や、痛みを伴う変形性膝関節症に対し、早期に行うことで進行抑制の効果が期待できます。
再生医療の注意点と治療の進め方
- 重度のO脚変形や関節破壊が進んでいる場合は、外科的手術が必要となる場合もあります。
- 再生医療は万能ではありませんが、早期治療・複合的アプローチの一環として非常に有効です。
- 東京神田整形外科クリニックでは、関節内状態やX線所見をもとに、再生医療の適応可否を診断しています。
O脚に対する手術
O脚(内反膝)が進行し、保存療法(ストレッチ・インソール・リハビリ)や再生医療では十分な効果が得られない場合、外科的手術が選択されることがあります。骨格そのものを物理的に矯正する手段であり、特に変形性膝関節症を伴う高度なO脚変形に対して有効です。
高位脛骨骨切り術(HTO:High Tibial Osteotomy)
高位脛骨骨切り術は、膝の内側に集中してかかる負担(荷重軸)を外側に移動させることを目的とした骨切り手術です。
- 脛骨(すねの骨)を一部切り、人工骨やプレートで角度を調整して再固定します。
- 骨や軟骨の保存が可能な比較的若年〜中年層のO脚変形に適応されます。
- 内側コンパートメント型変形性膝関節症の初期〜中期にも有効で、人工関節を回避したい方に適しています。
人工膝関節置換術(TKA:Total Knee Arthroplasty)
人工膝関節置換術は、関節全体の変形や破壊が高度に進行している場合に適応される外科的治療です。
- 変形性膝関節症が末期に至っており、骨・軟骨の損傷が広範囲に及ぶ場合に選択されます。
- 変形によるO脚変形が高度かつ日常生活に支障があるケースで検討されます。
- 術後のリハビリテーションにより可動域・疼痛が大幅に改善する症例が多く報告されています。
手術の注意点と選択のポイント
- どちらの術式も術後のリハビリテーションが不可欠であり、筋力回復や歩行訓練を段階的に進めます。
- 年齢、活動レベル、O脚の進行度、関節の損傷程度などを総合的に評価し、適切な術式を選択することが重要です。
- 特に高齢者や合併症のある方には、再生医療や保存療法との併用も検討されます。
O脚を治療する方法まとめ
O脚の治療方法は、再生医療と手術療法があり、根本的な治療方法としてはエクソソーム治療や外科的手術が選択として挙げられます。症状の進行度や患者さまのライフスタイルに応じて、整形外科専門医と相談のうえ、最適な治療方針を選択することが大切です。
膝の向きがおかしいときに関するよくある質問
膝が外向きになる原因は?
膝が外向きになる主な原因は、股関節や骨盤のねじれ、大腿四頭筋や腸脛靭帯の緊張、内転筋・中殿筋の筋力低下などです。さらに、扁平足や外反母趾といった足元の歪みも膝の向きに影響します。これらが重なると膝が外側に開きやすくなり、O脚や膝の炎症のリスクが高まるため、ストレッチや歩き方の改善が重要です。
膝下のO脚は治らないタイプのO脚ですか?
膝下からのO脚は「構造的O脚」と呼ばれ、骨の湾曲が原因であることが多いため、
ストレッチや筋トレだけでは改善が難しい場合があります。ただし、筋力強化やインソールなどで進行を抑えることは可能です。正確な判断のためには、医療機関でのX線検査が必要です。
膝に空気が入ったような違和感の原因はなんでしょうか?
膝に「空気が入ったような違和感」を感じる原因には、
・関節内の気泡(キャビテーション)
・関節水腫(膝に水が溜まる状態)
・半月板や軟骨の損傷
などが考えられます。症状が繰り返す場合は、MRIなどでの検査が推奨されます。
まとめ|手術に頼らずO脚を治したいあなたへ
・O脚が気になる
・膝が痛くて歩けない
・一日でも早く、元のように動ける体を取り戻したい
・リハビリテーションや保存療法では限界を感じている
・手術は避けたいけれど、確かな効果がある治療を受けたい
・再生医療に興味があるけれど、本当に効果があるのか不安
そんな方のために、”医療法人社団 東整会 東京神田整形外科クリニック”では、再生医療を含むすべての選択肢から、患者様に最も合った治療方針をご提案しています。
私たちの強みは、これまでの豊富な臨床経験に基づき、「手術以外」の治療方法を熟知していることです。
まずは丁寧な診察を通じて、症状の原因や回復の見通しを一緒に確認し、正しい理解と治療に繋げていきます。ぜひ再生医療カウンセリングにお越しください。
<ご相談内容の例>
・現在の症状の評価と今後の見通し
・再生医療の具体的な内容と安全性
・改善が期待できる度合い
・費用と通院頻度の目安 など
様々なご相談を承ります。
<再生医療カウンセリング予約・ご相談はこちらから>
▶再生医療カウンセリング電話予約 および 再生医療責任者へご相談
03-5295-2020(診療時間内:月/火/水/金 10:00~19:00、土10:00~14:00)
▶再生医療カウンセリングWeb予約(24時間受付)
https://tokyo-kanda.reserve.ne.jp/sp/index.php
▶公式LINEからの予約・相談
「痛みを我慢する日々から、前向きに動ける毎日へ」まずは、再生医療カウンセリングで私たちにご相談ください。
一人ひとりの想いに寄り添い、最善の治療選択を一緒に考えてまいります。
引用・参考文献
- Kendall FP, McCreary EK, Provance PG, Rodgers MM, Romani WA. Muscles: Testing and Function with Posture and Pain. Lippincott Williams & Wilkins, 2005.
- Magee DJ. Orthopedic Physical Assessment. Saunders, 2014.
- Kisner C, Colby LA. Therapeutic Exercise: Foundations and Techniques, 6th ed. F.A. Davis Company, 2012.
- Claes S, et al. The importance of the adductor system in the biomechanics of the lower limb. J Anat. 2009;215(5):603–609.
- Friedrich M, et al. Effect of strength training on gait and knee alignment. Phys Ther Sport. 2007;8(3):112–120.
- Schreiber C, et al. The role of hip extensor strength in knee joint stability: a systematic review. J Orthop Sports Phys Ther. 2015.
- Waseda et al., The relationship between lower limb alignment and knee joint stress.J Orthop Sci. 2004
- Khamis S, Yizhar Z. Effect of foot hyperpronation on pelvic alignment in a standing position (Gait Posture. 2007)
- Salenius P, Vankka E. The development of the tibiofemoral angle in children. J Bone Joint Surg Am. 1975;57(2):259–261.
- Heath CH, Staheli LT. Normal limits of knee angle in white children—genu varum and genu valgum. J Pediatr Orthop. 1993;13(2):259–262.
ライター

再生医療責任者
神林 竹央 (かんばやし たけお)
経歴
2018 国際医療福祉専門学校 理学療法学科 卒業
2018 日本理学療法士協会 学業優秀賞受賞
2018 福祉住環境コーディネーター2級取得
2018 医療法人社団 真療会 野田病院
2020 NPO法人 Orthotics Society インソールライセンス取得
2021 東京神田整形外科クリニック
2022 東京神田整形外科クリニック 膝治療責任者
2023 東京神田整形外科クリニック 副主任
2024.1 東京神田整形外科クリニック 主任
2024.2-3 ミュージカル『ジョジョの奇妙な冒険 ファントムブラッド』コンディショニングトレーナー
2024.4 OCEANSオーシャンズ「ぎっくり腰予防のストレッチ 監修」
2024-4 Newsweek 世界の最新医療2024 当院の再生医療が掲載
2024-4 セルソース株式会社 DIAMOND PARTNER2024受賞
2024-9 東京都理学療法学術大会 変形性膝関節に対する臍帯由来エクソソーム6回投与の治療成績 口述発表
2024-10 東京神田整形外科クリニック 再生医療責任者
2024-10 ミュージカル9-5 コンディショニングトレーナー
2024-12 絢爛豪華 祝祭音楽劇『天保十二年のシェイクスピア』 コンディショニングトレーナー
監修者

院長 (全日出勤)
田邊 雄 (たなべ ゆう)
経歴
2011年 金沢医科大学卒業
2018年 日本整形外科学会認定整形外科専門医取得
2018年 順天堂大学博士号取得
2020年 東京神田整形外科クリニック開業

再生医療リードドクター (毎週月曜日、第1・3・5土曜日勤務)
横田 直正 (よこた なおまさ)
経歴
平成11年3月 国立浜松医科大学医学部卒業
平成11年4月~平成18年12月 東京大学医学部整形外科在籍
平成11年5月~平成11年12月 東京大学医学部付属病院整形外科
平成12年1月~平成12年6月 東京逓信病院麻酔科
平成12年7月~平成13年6月 三楽病院整形外科
平成13年7月~平成14年12月 都立広尾病院整形外科
平成15年1月~平成16年6月 東芝林間病院整形外科
平成16年7月~平成17年9月 多摩北部医療センター整形外科
平成17年10月~平成18年9月 都立墨東病院リウマチ膠原病科
平成18年10月~平成19年12月 東京逓信病院整形外科
平成19年7月~平成27年2月 太秦病院整形外科リウマチ科
平成27年3月~平成29年3月 富士見病院整形外科
平成28年6月~平成29年3月 東京ひざ関節症クリニック銀座(院長)
平成29年4月~令和3年4月 東京ひざ関節症クリニック新宿(院長)
令和3年5月~ 総合クリニックドクターランド、新山手病院など

医師 (水曜日勤務)
斎藤 吉由 (さいとう よしゆき)
経歴
1989年 久留米大学 医学部卒業
1990-2000年 久留米大学整形外科医局
2000年-
クリニックヨコヤマ 副院長
泉ガーデンクリニック 整形外科医長
東京ミッドタウンクリニック 整形外科部長
医療法人財団 百葉の会 銀座医院 副院長 等を歴任