変形性膝関節症はレントゲンでわかる!画像所見を解説!
神林
みなさん、こんにちは。
東京神田整形外科クリニック、副主任兼膝治療責任者・理学療法士の神林です。
横田先生
再生医療治療数3000人以上の横田です。
今日もよろしくお願いします。
神林
今回は、変形性ひざ関節症のレントゲン画像の診方について、再生医療の名医である横田先生と一緒に解説していきます。
今回は、モニター患者さんのレントゲン画像を用いて、リアルをみなさんにお届けしていきます。
現在、
・膝の痛みがなかなか治らない方
・半月板損傷と診断された方
・変形性ひざ関節症と診断された方
は、この動画を最後までご覧いただくと、膝の痛みを治すきっかけとなります。
現在の状態を把握して、正しい治療を選択することができます。
今回は、新しいシリーズということで、実際に71歳の女性の膝のレントゲンをお借りし、私たちがレントゲン画像で、
・どこを見ているのか?
・どのようにみているのか?
・どのように治療方針を立てているのか?
をみなさんにお伝えしていきます。
目次
当院では膝の再生医療治療に力を入れております。
少しでもご興味を持たれた方は、当院の再生医療治療ページをご覧になってみてください。
東京神田整形外科クリニック
再生医療治療について詳しく見てみる
症例詳細
神林
実は、この患者さんは当院の再生医療を受けて、非常に症状が改善した症例になります。
非常に参考になる画像だと思いますので、みなさんに共有していきます。
詳細についてです。
診断名:両変形性ひざ関節症
症状:立ち上がりの痛み
歩きの時の痛み
階段昇降の時の痛み
膝に水が溜まる
レントゲン画像の解説
横田先生
では、実際にレントゲンを見ていきましょう。
画像1
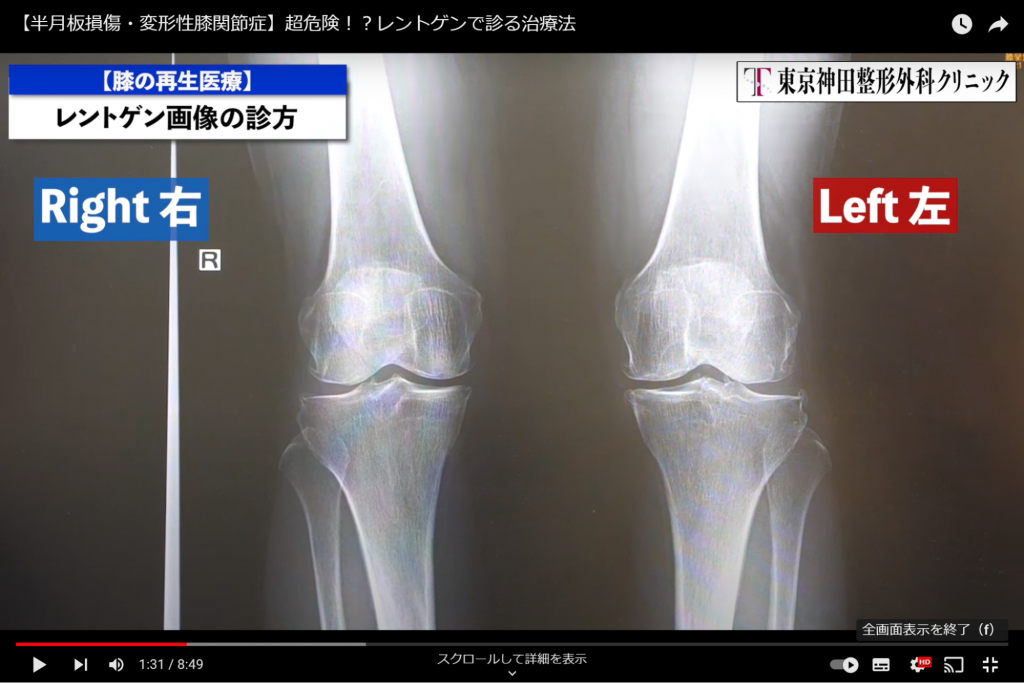
Rと書いてあるほうが右、反対が左になります。(画像1)
黒い隙間があると思いますが、これが軟骨(クッション)になり、この軟骨が減ってくるんです。
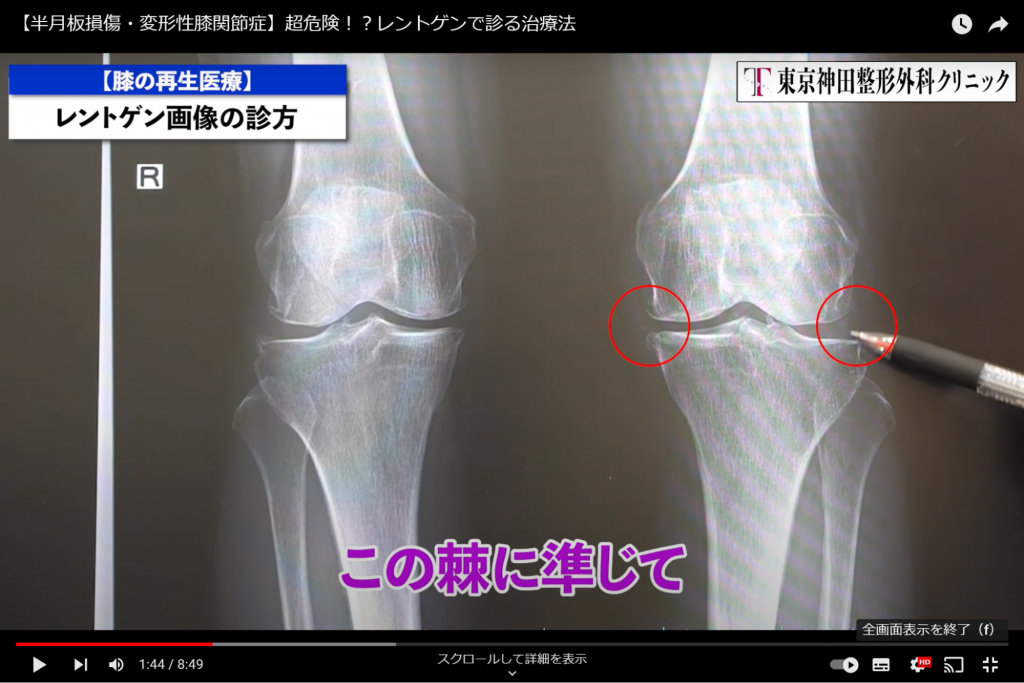
変形性ひざ関節症は、約60年位前にイギリスのマンチェスターの先生である「ケルグレン先生」と「ローレンス先生」が骨棘(Spur)という変形性ひざ関節症の変形となる膝関節の棘に注目して分類されています。(画像2)
画像2
変形の程度2→骨棘が1個の人がスコア2と定義とされます。
この方は、骨棘が2個以上あるので自動的に3になります。
まだ隙間があるので、3の中でも2に近い3→3の前半くらいだと思ってください。
もちろん、末期に近い3もあります。
4になると、この隙間はほとんどありません。
レントゲンを撮る際は、必ず立位の状態で撮影して評価をすることがポイントです。
この方は71歳ですが、当院では再生医療をしました。
日本はこのくらいであれば、まだ人工関節にしない人も結構多いと思います。
諸外国では、日本よりも診断基準が緩いため、人工関節をする人も多いです。
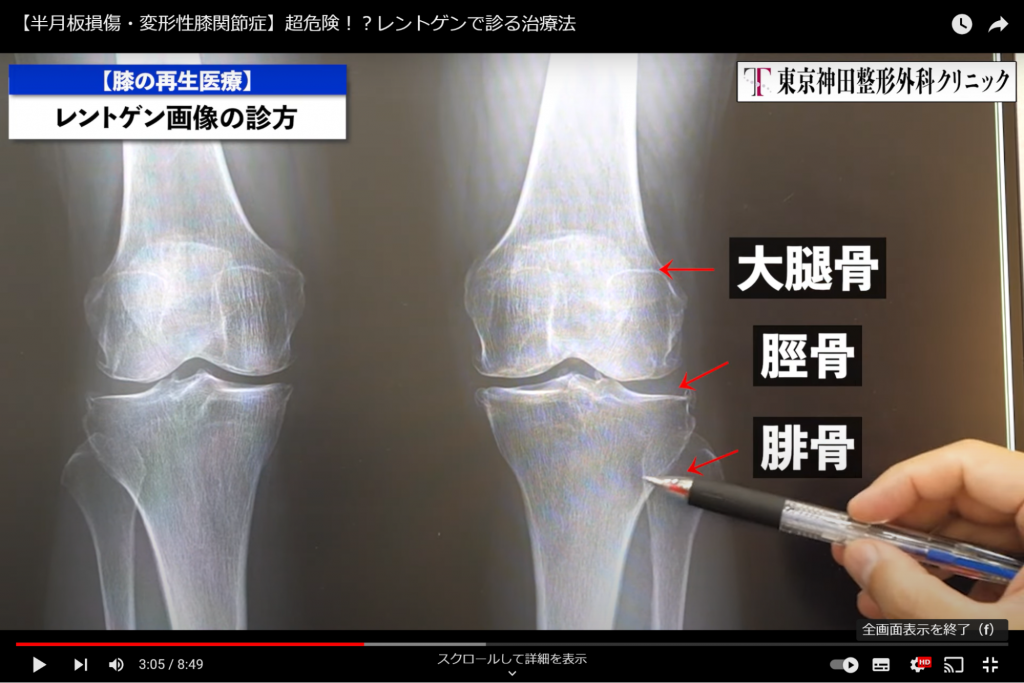
レントゲンの診方ですが、上の骨が大腿骨、下の骨が脛骨と腓骨となっており、骨が3つあります。(画像3)
画像3
・内側からすり減る(アジア系)→O脚
・外側からすり減る(ヨーロッパ系)→X脚
我々アジア系はO脚になることが多いです。
ちなみに、靴は外側が磨り減ります。
このレントゲンはO脚ですね。
ここの内側の軟骨の部分が擦れてきて、外側と比べると狭くなっていると思います。
大体このように変形のデータが3であれば、半月板損傷がありますね。
初期(スコア2)→中期(スコア3)→末期(スコア4)と、20年程で次のステージに進みます。
徐々に内側が磨り減って変形が進んでいきますからね。
そのため、このレントゲンは、変形の程度3の内側が磨り減っている通常のO脚タイプの内側の変形性ひざ関節症ということになります。
現在も、変形性ひざ関節症の診断はレントゲンで行います。
レントゲンは骨しか写らないので、とてもシンプルであり世界的にも基本となっています。
MRIは、自分の論文にも書きましたが、柔らかい組織を見るにはMRIの方が良いです。
しかし、MRIは全部写ってしまうので、
・半月板が傷んでいる人
・靭帯が傷んでいる人
・骨に内出血がある人
等があり、どれがあったらどれくらいというのがはっきりと決まっていません。
そのため、変形性ひざ関節症の診断はレントゲンで行います。
ただ、MRIで撮った場合に半月板が傷んでいても、治療成績に差はありません。
骨に内出血がある人もそんなに差はありません。
さすがに内出血が進んで、骨壊死まで行ってしまうと少し厳しいですが、骨が内出血くらいの骨挫傷であれば大丈夫です。
ただ、前十字靭帯というのが切れている人は、治療成績が悪いです。
これはもう検証済みで、骨と骨をつなぐ鎖が切れて、不安定になってしまうと、さすがに注射だけでは厳しいです。
なのでサッカー選手などは前十字靭帯の再建術をするんだと思います。
前十字靭帯が切れていたり、骨壊死していると、さすがにMRIでないと厳しいかなと思います。
だいたい、このくらいの症状はレントゲンで言うと変形の程度4ですね。
要は、今までも言っているように、
・初期ほど効く
・中期は少し成績が落ちる
・末期は長いことは持たない
という感じで、MRIはもちろんあった方がいいが、レントゲンとほとんど相関しています。
少し分かりましたか?
神林
あとは、リハビリの観点からすると、大腿四頭筋という太ももの筋肉が非常に大事です。
変形性ひざ関節症の方は、この太ももがぎゅっと縮こんできて、骨に対して近くなるような形になっていきます。(画像4)
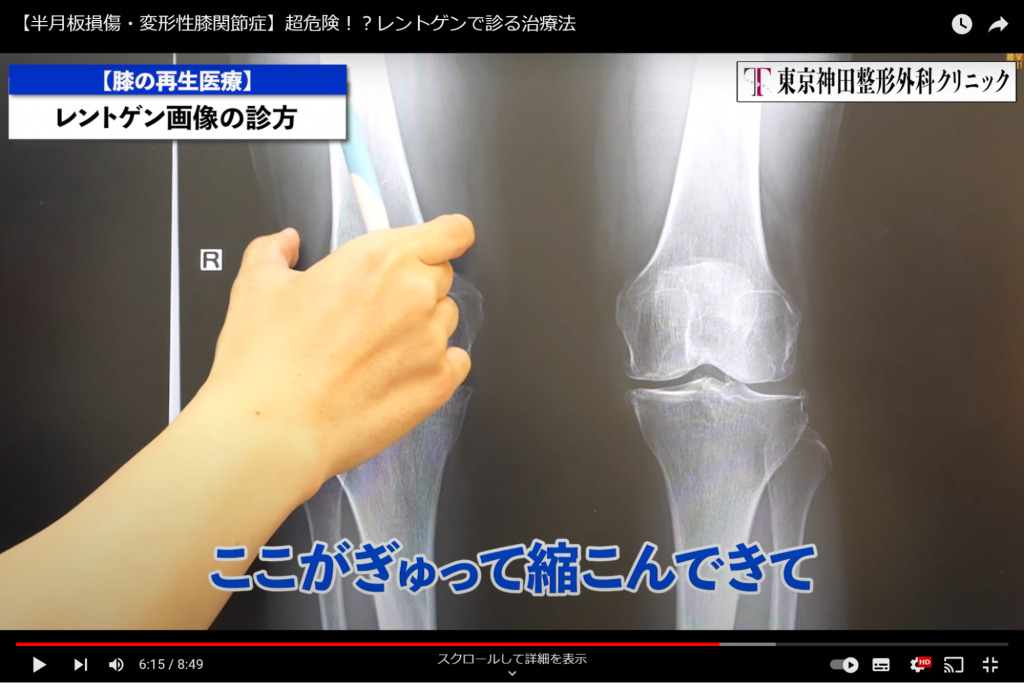
画像4
横田先生
特に筋トレは大腿四頭筋というのは筋肉が4つありますが、内側広筋などの内側を意識した方が良いですね。
あとは、この方はそんなに脂肪が多くないけれど、薄っすらと脂肪も見えます。
MRIだとはっきり見えますが。
その辺りは個人差ですね。
この方は、筋肉の厚さがそこそこあるので、効けば効果が持つでしょう。
このあたりの黒い部分が皮下脂肪ですね。(画像5)
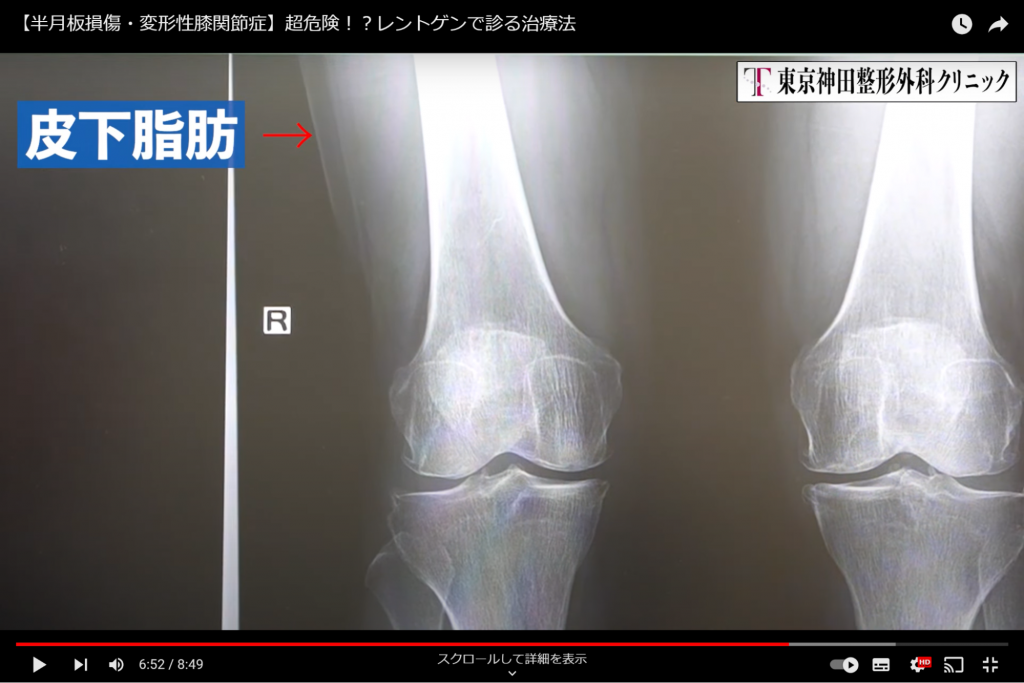
画像5
先に右足を治療して効果があったので、3か月後に左足を治療しています。
右で効果がある人は、左も効果があります。
現在、リハビリをしていますが、非常に経過が良いです。
本人の了承を得て画像を借りてきました。
まとめ
神林
このシリーズは、非常に分かりやすく、面白かったと思います。
この方の治療方針としては2つありました。
①再生医療
②TKA(人口膝関節全置換術)
となります。
②の人口膝関節全置換術に関しては、患者さんが全然望んでいませんでした。
そのため、当院では①再生医療とリハビリを組み合わせて治療を行い、非常に症状が改善しました。
画像を一緒に見ていただくと、ご理解していただけたかと思いますが、変形の程度が軽ければ軽いほど治療成績で非常に良いとされていて、非常に効果が期待できると思います。
そのため、手術も回避することができると思います。
まずは、再生医療の名医である横田先生のカウンセリングを受け、現在の状態を把握して、適切な治療方針を組み立てる必要があります。
カウンセリングはLINE登録で完全に無料とさせていただいていますので、Webもしくはお電話でご予約ください。
膝の症状は、絶対に放置してはダメです。
まずは早めに専門家に相談しに来てください。
横田先生
では最後に、コロナも終わっていろいろと外出できるようになりましたが、足腰がしっかりしていないと旅行などもなかなか行けないですよ。
僕は実は腰の論文も作っていますが、足も腰もまかせてちょーだいという感じです。
みなさんレントゲンは見たことや撮ったことがあると思いますが、実際に画像を見ながら解説すると、少しポイントが分かったでしょうか?
また分かりやすく発信していきますので、今後ともよろしくお願いします。
それでは。
これからも膝に関する情報を一生懸命配信していきますので、膝痛開放ブログのチェックをお願いいたします。
膝専門YouTubeチャンネルでも配信していますので、ぜひチャンネル登録もよろしくお願いいたします。
質問がある方は、コメント欄よりメッセージをください。
当院では膝の再生医療治療に力を入れております。
少しでもご興味を持たれた方は、当院の再生医療治療ページをご覧になってみてください。
東京神田整形外科クリニック
再生医療治療について詳しく見てみる